الكوليرا من ويكيبيديا، الموسوعة الحرة

الكوليرا، والتي تعرف أحيانا باسم
الكوليرا الآسيوية أو الكوليرا الوبائية،
هي الأمراض المعوية المعدية التي تُسببها سلالات جرثوم ضمة الكوليرا المنتجة للذيفان المعوي. وتنتقل الجرثومة إلى البشر عن طريق تناول طعام أو شرب مياه ملوثة ببكتيريا ضمة الكوليرا من مرضى كوليرا آخرين. ولقد كان يُفترض لفترة طويلة أن الإنسان هو المستودع الرئيسي للكوليرا، ولكن تواجدت أدلة كثيرة على أن البيئات المائية يمكن أن تعمل كمستودعات للبكتيريا.
ضمة الكوليرا هو جرثوم سلبي الجرام ينتج ذيفان الكوليرا،
وهو ذيفان معوي، يعمل على تبطين الأغشية المخاطية ل الأمعاء الدقيقة،
وهذه العملية هي المسؤولة عن هذا السمة الأكثر بروزا للمرض، الإسهالالمستنزف.
وفي أشكاله الأكثر حدة، الكوليرا هي واحدة من أسرع الأمراض القاتلة المعروفة،
وقد ينخفض ضغط الدم في الشخص السليم إلى مستويات انخفاض الضغط في غضون ساعة من بداية ظهور أعراض المرض؛ وقد يموت المرضى المصابين في غضون ثلاث ساعات إذا لم يتم تقديم العلاج الطبي. وفي السيناريو الشائع، يتطور المرض من البراز السائل أولا إلى صدمة في غضون من 4 إلى 12 ساعة، ملحقا بالوفاة في غضون من 18 ساعة إلى عدة أيام، ما لم يُقدم العلاج الإماهي عن طريق الفم (أو في الوريد، في الحالات الأكثر خطورة).
معظم حالات الكوليرا المبلغ عنها في جميع أنحاء العالم تحدث في أفريقيا. فمن المقدر أن معظم حالات الكوليرا المبلغ عنها هي نتيجة لسوء نظم الترصد، وبخاصة في أفريقيا. ويقدر معدل الوفيات ب 5 ٪ من مجموع الحالات في أفريقيا، وأقل من 1 ٪ في الأماكن أخرى. لمشاهدة خريطة حديثة لانتشار المرض في العالم، انظر: http://www.who.int/entity/cholera/countries/WorldOutbreaksMap2008.PNG
العلاج
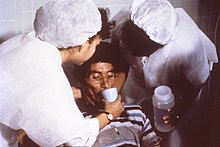
مريض بالكوليرا
يتم علاجه بواسطة طاقم طبي في عام 1992
يمكن علاج معظم حالات الكوليرا بنجاح بواسطة المُعَالَجَةٌ بالإِمْهَاءِ الفَمَوِيّ. ويعتبر الاستبدال الفوري للمياه والكهارل هو العلاج الرئيسي لمرض الكوليرا، بسبب سرعة حدوث الجفاف ونضوب الكهارل. وتعد المُعَالَجَةٌ بالإِمْهَاءِ الفَمَوِيّ (أو ار تي) فعالة للغاية وآمنة وسهلة التطبيق. أما في الحالات التي يكون بها كيس الطبيب (أو ار تي) المنتج تجاريا باهظ الثمن أو صعب الحصول عليه، فهناك حلول بديلة منزلية الصنع باستخدام الصيغ المختلفة للمياه والسكر وملح الطعام، وصودا الخبيز، والفاكهة والتي تعتبر وسائل ذات تكلفة أقل لاشباع الكهارل. وفي حالات الكوليرا الشديدة مع حدوث جفاف خطير، قد يكون تطبيق حلول الإماهة عن طريق الوريد ضروريا.
تعمل المضادات الحيوية على تقصير مسار المرض، والحد من شدة أعراضه.
ومع ذلك يظل العلاج بالإمهاء الفموي هو العلاج الرئيسي. وعادة ما يسخدم التتراسيكلين كالمضاد الحيوي الأساسي، على الرغم من أن بعض سلالات ضمة الكوليرا أظهرت وجود مقاومة.
وتشمل المضادات الحيوية الأخرى التي قد ثبت أنها فعالة ضد ضمة الكوليرا : الكوتريمازول، الاريثروميسين، الدوكسيسيكلين، الكلورامفينيكول،والفورازوليدون. ويمكن استخدام الفلوروكينولون مثل نورفلوكساسين أيضا، ولكن تم الإبلاغ عن بعض المقاومة له.
تتوافر طرق تشخيص سريعة للتعرف على ضمة الكوليرا المقاومة للأدوية المتعددة. وقد تم اكتشاف جيل جديد من مضادات الميكروبات والتي أثبتت فعالية ضد ضمة الكوليرا في الدراسات المعملية.
ويتأثر نجاح العلاج كثيرا بسرعة وطريقة العلاج. فإذا تم علاج مرضى الكوليرا بسرعة وبشكل صحيح، يصبح معدل الوفيات أقل من 1 ٪، ولكن مع عدم علاج الكوليرا يرتفع معدل الوفيات إلى 50-60 ٪.
علم الأوبئة
الوقاية
على الرغم من تهديد وباء الكوليرا للحياة، فعادة ما تكون الوقاية من هذا المرض واضحة إذا ما تم اتباع ممارسات صحية سليمة. ففي العالم الأول، وبسبب تقدم معالجة المياه والممارسات الصحية، لم تعد الكوليرا تمثل تهديدا صحيا كبيرا. وقد وقع آخر تفشي كبير لوباء الكوليرا في الولايات المتحدة في 1910-1911. وينبغي على المسافرين ادراك كيفية انتقال المرض وما يمكن القيام به لمنع ذلك. فعادة ما يكون وضع والتقيد بالممارسات الصحية الفعالة في الوقت المناسب، كافي لوقف هذا الوباء. وهناك عدة نقاط على المسار الانتقالي لوباء الكوليرا، والتي ربما (ينبغي) عندها ايقاف انتشار هذا الوباء:

مستشفى لعلاج الكوليرا في دكا،
والتي تبين سرير كوليرا نمطي.
التعقيم: يعد التخلص والمعالجة السليمة لمياه الصرف الناتجة عن ضحايا الكوليرا، وجميع المواد الملوثة (مثل الملابس والشراشف، الخ) أمر ضروري. فجميع المواد التي تلامس مرضى الكوليرا ينبغي أن تعقم عن طريق الغسيل في ماء ساخن باستخدام الكلور المبيض إذا كان ذلك ممكنا. وينبغي تننظيف وتعقيم الأيدي التي تلامس مرضى الكوليرا أو ملابسهم، الشراشف وغيرها، بالمياه المعالجة بالكلور أو غيرها من العوامل الفعالة المضادة للجراثيم.
مياه المجاري: يساعد العلاج المضاد للبكتيريا لمياه المجاري العامة بواسطة الكلور والأوزون والأشعة فوق البنفسجية أو غيرها من أشكال المعالجة الفعالة قبل أن تدخل إلى المجاري المائية أو إمدادات المياه الجوفية، على منع المرضى غير المشخصين من نشر المرض دون قصد.
مصادر المياه: ينبغي نشر تحذيرات حول احتمال حدوث تلوث بسبب وباء الكوليرا، حول مصادر المياه الملوثة مع تعليمات حول كيفية تطهير المياه (الغليان، وما إلى ذلك بالكلور) للاستخدام المحتمل.
تنقية المياه: ينبغي تعقيم المياه المستخدمة للشرب والغسيل والطهي بواسطة الغليان، المعالجة بالكلور، معالجة المياه بالأوزون، التعقيم بالضوء فوق البنفسجي، أو الترشيح ضد البكتيريا، في أي منطقة قد يتواجد بها وباء الكوليرا. غالباما تكون المعالجة بالكلور والغليان أقل تكلفة وأكثر الوسائل فعالية لوقف انتقال العدوى. وعلى الرغم من بدائية فلتر القماش، إلا أنه أدى إلى انخفاض كبير في حدوث وباء الكوليرا، عند استخدامه في القرى الفقيرة في بنغلاديش التي تعتمد على المياه السطحية غير المعالجة. وتعد المرشحات المضادة للبكتيريا مثل تلك الموجودة في معدات التنزه ومعالجة المياه الفردية المتقدمة هي الأكثر فعالية. وتعتبر دراسة الصحة العامة والتقيد بالممارسات الصحية السليمة، ذات أهمية أساسية للمساعدة في منع ومكافحة انتقال الكوليرا والأمراض الأخرى.
ويتوافر في بعض البلدان لقاح لمرض كوليرا، ولكن لا يوصى الآن بالاستخدام الوقائي الروتيني من قبل مراكز السيطرة على الأمراض والوقاية. وخلال السنوات الأخيرة، تم احراز تقدما ملموسا في تطوير لقاحات فموية جديدة لمكافحة وباء الكوليرا. وهناك لقاحان فمويان ضد الكوليرا، قد تم تقييمها بواسطة متطوعين من البلدان الصناعية ومن مناطق الكوليرا المتوطنة، وهما متوافران تجاريا في عدة بلدان: أحدهما يتكون من خلية مقتولة بالكامل لضمة الكوليرا (O1) في تركيبة مع وحيدات مأشوبة منقاة من ذيفان الكوليرا ولقاح فموي موهن حي، والذي يحتوي على سلالة ضمة الكوليرا O1 المعدلة وراثيا CVD 103 - HgR. مظهرضمة الكوليرا انعكس على الجهود المبذولة من أجل تطوير لقاح فعال وعملي، إذ أن كل اللقاحات المتوافرة حاليا غير فعالة ضد هذه السلالة. واللقاح الأحدث (اسم الألامة التجارية: Dukoral)، وهو لقاح فموي خلية كاملة معطلة، ويبدو أنه يوفر مناعة أفضل نوعا ما وينتج عنه عددا أقل من الآثار الضارة الناجمة عن اللقاحات المتوفرة سابقا. ويتوفر هذه اللقاح الآمن والفعال للاستخدام من قبل الأفراد والعاملين في المجال الصحي. ويجري العمل حاليا على التحقيق في دور التطعيم الجماعي.
يسمح الترصد الحساس والإبلاغ السريع باحتواء وباء الكوليرا بسرعة. وقد تتواجد الكوليرا كمرض موسمي في كثير من البلدان المتوطنة، حيث يحدث سنويا غالبا خلال مواسم الأمطار. ويمكن لنظط الترصد أن توفر إنذارات مبكرة للتفشي، وبالتالي تؤدي إلى استجابة منسقة، والمساعدة في إعداد خطط التأهب. ويمكن أيضا لنظم الترصد الفعالة أن تحسن من تقييم المخاطر المحتملة لتفشي وباء الكوليرا. ويقدم فهم موسمية وموقع الانتشار التوجيه لتحسين أنشطة مكافحة الكوليرا لأكثر الفئات عرضة للمرض. هذا وسوف تساعد أيضا في وضع مؤشرات للاستخدام المناسب للقاح الكوليرا الفموي.
قابلية الإصابة
تشير أحدث البحوث الوبائية إلى أن حساسية الفرد للتعرض لمرض الكوليرا (وغيرها من العدوى الاسهالية) تتأثر بنوع الدم: فالأكثر عرضة هم ذوي فصيلة الدم O، في حين أن الأكثر مقاومة للمرض هم ذوي فصيلة AB. وبين هذين النقيضين هناك أنواع الدم A و B، حيث أن فصيلة A أكثر مقاومة من فصيلة B.
يجب استيعاب حوالي مليون بكتريا من ضمة الكوليرا للتسبب في وباء الكوليرا عند البالغين الأصحاء، ومع ذلك يلاحظ زيادة إمكانية التعرض في الأشخاص الذين لديهم نظام مناعة ضعيف، والأفراد المصابون بانخفاض حموضة المعدة (اعتبارا من استخدام مضادات الحموضة،) أو أولئك الذين يعانون من سوء التغذية.
كما تم الافتراض بأن الطفرة الجينية للتليف الكيسي قامت بالإبقاء على البشر بسبب وجود ميزة انتقائية : حاملات متغايرة الزيجوت للطفرة (الذين لا يتأثرو بالتليف الكيسي) أكثر مقاومة لعدوى ضمة الكوليرا. وفي هذا النموذج، يتداخل النقص الوراثي في بروتينات القناة المنظمة للتليف الكيسي transmembrane، مع البكتيريا الملزمة للظهارة المعوية، وبالتالي تقليل آثار العدوى.
الانتقال

رسم للموت من الكوليرا، في مجلة لو بيتي
يعاني المصابون بالكوليرا من الإسهال الحاد. هذا الإسهال ذا السيولة العالية، يشار إليه بالعامية باسم "براز ماء-الأرز"، وهو يحمل البكتيريا التي يمكن ان تصيب المياه المستخدمة من قبل أشخاص آخرين. وتنتقل الكوليرا من شخص إلى آخر عن طريق ابتلاع المياه الملوثة ببكتيريا الكوليرا، وعادة ما تكون من البراز أو غيرها من النفايات السائلة. وعادة ما يكون مصدر التلوث هو مرضى الكوليرا، حيث يتم السماح لمخرجات الإسهال بالوصول إلى مجاري المياه، أو إلى المياه الجوفية، أو إمدادات مياه الشرب. ويمكن للماء الملوث وأي أطعمة تم غسلها في الماء، وكذلك المحار الذي يعيش في الممر المائي المصاب، ان يسبب العدوى. ونادرا ما ينتشر وباء الكوليرا بشكل مباشر من شخص إلى آخر. تتواجد ضمة الكوليرا بشكل طبيعي في العوالق الحيوانية للماء العذب، قليل الملوحة، والمالح، حيث تعلق في المقام الأول في الهيكل الكيتيني الخارجي. وتوجد سلالات سامة وغير سامة. حيث تحصل السلالات غير السامة على سميتها من خلال الجراثيم المستذيب. وتفشى الكوليرا الساحلية عادة ما يتبع تفتح العوالق الحيوانية، مما يجعل الكوليرا مرضا حيواني المنشأ.
إمكانية مساهمة الإنسان في الانتقال
تصادف بكتيريا الكوليرا التي تنمو في المختبر صعوبة تتزايد بعد ذلك في البشر دون صقل إضافي لحمض المعدة. وفي دراسة أجريت عام 2002 في كلية الطب، جامعة تفتس، وُجد أن حموضة المعدة هي أحد العوامل الرئيسية التي تسهم في انتشار الوباء. وفي النتائج التي توصلوا إليها، ووجد الباحثون أن استعمار الإنسان يخلق حالة عدوى بكتيرية مفرطة تبقى بعد الانتشار، والتي قد تسهم في انتشار الوبائي للمرض. وعند تخضع هذه العدوى البكتيرية المفرطة لعملية النسخ، وُجد أنها تنتج حالة فسيولوجية وسلوكية فريدة من نوعها، والتي اتسمت بمستويات عالية من التعبير عن الجينات اللازمة للاكتساب الغذائي والحركة، ومستويات التعبير المنخفض عن الجينات المطلوبة للانجذاب الكيميائي الجرثومي. وبالتالي، يمكن تعجيل انتشار الكوليرا عن طريق فسيولوجية المضيف.
التشخيص
يتم التشخيص السريري في الحالات الوبائبة عن طريق أخذ تاريخ الأعراض من المريض وعن طريق فحص مختصر فقط. وعادة ما يبدأ العلاج مع أو قبل المصادقة على التحليل المختبري للعينات.
وتعتبر عينات البراز والقطيلة التي يتم جمعها في المرحلة المزمنة من المرض، قبل إعطاء المضادات الحيوية، هي العينات الأكثر افادة للتشخيص المعملي. فإذا اشتبه في وجود وباء الكوليرا، فيكون العامل المسبب الرئيسي للمرض هو ضمة الكوليراO1. إذا كانت ضمة الكوليرا O1 المصلية ليست معزولة، ينبغي للمختبر اختبار ضمة الكوليرا O139 . ومع ذلك، إذا لم يكن أي من هذه الكائنات معزول، فمن الضروري أن ترسل عينات البراز إلى مختبر مرجعي. ينبغي الإبلاغ والتعامل مع الإصابة بفيروس ضمة الكوليرا O139 بالطريقة نفسها التي تسببها ضمة الكوليرا O1 . وينبغي الإشارة إلى داء الإسهال المرافق على أنه وباء الكوليرا، ويجب الإبلاغ عن حالة من حالات الكوليرا إلى السلطات المعنية بالصحة العامة.
قد تم توظيف عددا من الوسائل الخاصة من أجل استنبات ضمة الكوليرا. وقد تم تصنيفهم على النحو التالي:
وسائل حمل المرض ونقله
مستنبت فينكاتارامان-راماكريشنان (VR) : هذا الوسط يحتوي 20 جرام مسحوق ملح البحر و5 جرام ببتون مذاب في 1 لتر من الماء المقطر.
مستنبت كاري وبلير : وهو وسيلة الحمل الأكثر استخداما. وهو محلول مصقول من كلوريد الصوديوم، ثيوجليكولات الصوديوم، ثنائي فوسفات الصوديوم، وكلوريد الكالسيوم عند أس هيدروجيني 8.4.
مياه البحر المعقمة
وسائل الخصوبة
ماء ببتون قلوي عند أس هيدروجيني 8.6
ماء ببتون تلوريت توروكولات مونسور عند أس هيدروجيني 9.2
وسائل التصفيح
آجار ملح الصفراء القلوي(BSA) : إن المستعمرات مشابهة جدا لتلك الموجودة في آجار المغذيات.
مستنبت آجار مونسور جيلاتين تاورو كولات تربتيكاز تلوريت(GTTA) : تنتج ضمة الكوليرا مستعمرات صغيرة شفافة مع مركز أسود رمادي.
مستنبتTCBS : هو المستنبت الأكثر استخداما. ويتضمن هذا المستنبت ثيوسولفات، سترات والأملاح الصفراوية والسكروز. وتنتج ضمة كوليرا مسطح 2-3 مم في القطر، مستعمرات أنوية صفراء.
لا يوصى بالفحص المجهري المباشر للبراز لأنه لا يمكن الاعتماد عليه. ولكنه يفضل فقط بعد الخصوبة، كما تكشف هذه العملية عن الحركة المميزة للضمات والتثبيط عن طريق الأمصال المضادة المناسبة. ويمكن تأكيد التشخيص وكذلك التنميط المصلي الذي قام بهالتراص بأمصال محددة.
الكيمياء الحيوية

صورة مجهرية الكترونية لضمة الكوليرا
معظم بكتيريا ضمة الكوليرا المتواجدة بالمياه الملوثة التي يستهلكها المضيف لا تنجو من الظروف شديدة الحامضية لمعدة الإنسان. وتحافظ البكتيريا القليلة التي تبقى على قيد الحياة على الطاقة والمواد الغذائية المخزنة خلال المرور عبر المعدة عن طريق وقف الكثير من إنتاج البروتين. فعندما تخرج البكتيريا الباقية على قيد الحياة من المعدة وتصل إلى المعى الدقيقة، تحتاج إلى دفع نفسها خلال المخاط السميك الذي يغطي المعى الدقيقة للوصول إلى جدار المعى حيث تستطيع النمو. وتبدأ بكتيريا ضمة الكوليرا في إنتاج بروتين الفلاجيلين الاسطواني الفارغ لصنع الجلد، وهو ذيل مجعد مثل السوط تتناوب على دفع أنفسهم خلال المخاط الذي يغطي المعى الدقيقة.
مجرد وصول بكتيريا الكوليرا إلى جدار المعى، فإنها لا تحتاج إلى دافع الآفة لتحرك نفسها. وتتوقف البكتيريا عن إنتاج بروتين فلاجيلين، وبالتالي مرة أخرى تحافظ على الطاقة والمواد الغذائية عن طريق تغيير مزيج البروتينات التي يتم تصنيعها في استجابة لتغير البيئة الكيميائية المحيطة. وبالوصول إلى جدار المعى، تبدأ ضمة الكوليرا إنتاج البروتينات السامة التي تعطي الشخص المصاب إسهال مائي. مما يحمل الأجيال الجديدة المضاعفة من بكتيريا ضمة الكوليرا للخروج إلى المياه الصالحة للشرب للمضيف التالي، إذا كانت التدابير الصحية السليمة ليست في مكانها.
قام علماء الأحياء المجهرية بدراسة الآليات الوراثية التي بها توقف بكتيريا ضمة الكوليرا إنتاج بعض البروتينات، وتفعل إنتاج بروتينات أخرى، إذ أنها تستجيب لسلسلة من البيئات الكيميائية التي يواجهونها، مرورا بالمعدة من خلال الطبقة المخاطية من المعى الدقيقة، وعلى جدار الأمعاء. وباهتمام خاص الآليات الجينية التي بها تقوم بكتيريا الكوليرا بتفعيل إنتاج السموم التي تتفاعل مع آليات الخلية المضيفة على ضخ أيوناتالكلوريد إلى المعى الدقيقة، وخلق الضغط الأيوني الذي يمنع أيونات الصوديوم من دخول الخلية. وتخلق أيونات كلوريد الصوديوم بيئة من المياه المالحة في الأمعاء الدقيقة التي يمكنها عن طريق التناضح سحب ما يصل إلى ستة لترات من الماء يوميا عن طريق خلق الخلايا المعوية لكميات هائلة من الإسهال. ويمكن أن يجف المضيف سريعا إذا لم يؤخذ خليط مناسب من مزج المياه المالحة والسكر ليحل محل الدم والماء والأملاح المفقودة في الإسهال.
بإضافة أقسام منفصلة متعاقبة من الحمض النووي لضمة الكوليرا إلى الحمض النووي لبكتيريا أخرى مثل لااشريكية القولونية التي بطبيعة الحال لا تنتج سموم البروتين، وقد حقق الباحثون في الآليات التي تستجيب بها ضمة الكوليرا للبيئات الكيميائية المتغيرة للمعدة، والطبقات المخاطية، وجدار المعى. وقد اكتشف الباحثون أن هناك سلسلة معقدة من البروتينات التنظيمية التي تتحكم في التعبير عن ضمة الكوليرا فوعة. وكاستجابة للبيئة الكيميائية لجدار المعى، تنتج بكتيريا ضمة الكوليرا بروتينات TcpP / TcpH، والتي تقوم جنبا إلى جنب مع بروتينات ToxR / ToxS، بتنشيط تعبير بروتين ToxT التنظيمي. ثم ينشط ToxT مباشرة التعبير عن الجينات الفوعة التي تنتج السموم التي تسبب الإسهال في الشخص المصاب، والتي تسمح بتوطن البكتيريا في المعى. كما تهدف الأبحاث الحالية لاكتشاف "الإشارة التي تجعل بكتيريا الكوليرا تتوقف عن السباحة وبداية الاستعمار (وهذا هو، الانضمام إلى خلايا) في المعى الدقيقة."
التاريخ
المنشأ والانتشار
من المرجح وجود جذور الكوليرا والتوطن في شبه القارة الهندية، مع وجود نهر الغانج بمثابة خزان ملوث. وقد انتشر المرض من خلال طرق التجارة (البر والبحر) لروسيا، ثم إلى غرب أوروبا، ومن أوروبا إلى أمريكا الشمالية. ولم تعد تعتبر الكوليرا تهديدا ملحا للصحة في أوروبا وأمريكا الشمالية نظرا لترشيح وكلورة إمدادات المياه، ولكنه لا يزال يؤثر بشكل كبير على السكان في البلدان النامية.
1826-1816 - وباء الكوليرا الأول : كان محدودا في السابق، فقد بدأ الوباء في ولاية البنغال، ومن ثم انتشر في جميع أنحاء الهند بحلول 1820. وقد مات 10،000 فرد من القوات البريطانية وعدد لا يحصى من الهنود خلال هذا الوباء. كما توسع انتشار الوباء ليصل إلى الصين، اندونيسيا (حيث يوجد أكثر من 100،000 شخص مصابين في جزيرة جاوة وحدها)، وبحر قزوين قبل أن تنحسر. وقدرت حالات الوفاة في الهند بين عام 1817 و 1860 بأكثر من 15 مليون شخص. ولقى 23 مليون نسمة حتفهم بين عام 1865 وعام 1917. وقد تجوزت الوفيات الروسية خلال فترة زمنية مماثلة 2 مليون نسمة.
1851-1829 - وباء الكوليرا الثاني الذي وصل إلى روسيا (انظر أعمال شغب الكوليرا)،
*المجر (حوالي 100،000 حالة وفاة)
*ألمانيا في عام 1831،
*لندن (أكثر من 55،000 شخصا لقوا حتفهم في المملكة المتحدة) ،
*وباريس في 1832.
*وقد اصاب المرض في لندن 6،536 ضحية، وأصبحت تعرف باسم "كينج كوليرا"،
أما في باريس، فقد مات 20،000 (من أصل عدد السكان 650،000) وحوالي 100،000 حالة وفاة في كل أنحاء فرنسا. وقد وصل الوباء إلى كيبيك، اونتاريو، ونيويورك في السنة نفسها، وساحل المحيط الهادئ في أمريكا الشمالية بحلول عام 1834. وفي عام 1831 تسبب وباء الكوليرا بمقتل 150،000 شخص في مصر. وفي عام 1846، انتشر الكوليرا في مكة المكرمة، مما أسفر عن مقتل أكثر من 15،000 شخص. كما أندلع تفشي لمدة عامين في انكلترا وويلز في عام 1848 حيث أودى بحياة 52،000.
1849 - التفشي الثاني في باريس. وعانت لندن من اسوأ تفشي في تاريخها، حيث حصد المرض 14.137 روح، أي أكثر من ضعف العدد الذي لقى حتفه في 1832. كما أنتشرت الكوليرا في أيرلندا في عام 1849، حيث قتل العديد من الناجين من المجاعة الأيرلندية الذين ضعفوا بالفعل من الجوع والحمى. وقد حصد وباء الكوليرا 5،308 شخص يعيش في مدينة ليفربول، انكلترا، و 1،834 شخص في هال، انكلترا. وقد أودى تفشي هذا المرض في أمريكا الشمالية بحياة الرئيس الامريكى السابق جيمس بولك. كما أنتشرت الكوليرا التي يعتقد انها جاءت من سفن إنجلترا في جميع أنحاء منظومة نهر المسيسيبي مما أسفر عن مقتل أكثر من 4،500 شخص في سانت لويس ، وأكثر من 3،000 شخص في نيو اورليانز ، فضلا عن الآلاف في نيويورك. وقد كان هناك هجوم مماثل في المكسيك. وقد اتشر مرض الكوليرا في عام 1849 على طول ولاية كاليفورنيا، مورمون وأوريغون تريل، كما يُعتقد أن6،000 إلى 12،000 شخص قد لقوا حتفهم وهم في طريقهم إلى حمى البحث عن الذهب في كاليفورنيا، يوتا وأوريغون خلال سنوات الكوليرا من 1849-1855.
كما يعتقد أن أكثر من 150،000 أمريكي قد لقوا مصرعهم خلال اثنين من الأوبئة بين 1832 و 1849.
1860-1852 - وباء الكوليرا الثالث والذي أثر بشكل رئيسي على روسيا، مع ما يزيد على مليون حالة وفاة. وقد انتشر وباء الكوليرا شرقا في عام 1852، في اندونيسيا، ولاحقا الصين واليابان في عام 1854. وقد انتشرت العدوى في الفلبين في عام 1858 وفي كوريا الجنوبية في عام 1859.
وفي عام 1859، تفشى المرض مرة أخرى في ولاية البنغال مما أدى إلى انتقال المرض إلى إيران، العراق، السعودية وروسيا.
1854 -
انتشرت الكوليرا في شيكاغو مما أودى بحياة 5.5 ٪ من السكان (حوالي 3،500 نسمة). وفي 1853-4،
حصد الوباء حياة 10،738 شخص في لندن.
وقد انتهى تفشي سوهو في لندن بعد إزالة مقبض مضخة شارع بورد من قبل اللجنة المستحثة لاتخاذ إجراءات بواسطة جون سنو. حيث ثبت أن المياه الملوثة (على الرغم من أنه لم يحدد هذه الملوثات) كانت العامل الرئيسي لانتشار الكوليرا. الامر الذي استغرق 50 عاما تقريبا لوصول هذه الرسالة والتصرف حيالها. فبناء وصيانة نظام مياه صالحة للشرب، كان ولا زال ليس رخيصا، ولكن ضروري للغاية.
1875-1863 - وباء الكوليرا الرابع والذي انتشر معظمه في أوروبا وأفريقيا. فوقع ما لا يقل عن 30،000 من 90،000 حاج بمكة المكرمة ضحية لهذا المرض.
كما حصدت الكوليرا حياة 90،000 شخص في روسيا عام 1866.
ويقدر أن وباء الكوليرا الذي انتشر مع الحرب البروسية النمساوية (1866) قد قتل 165،000 شخص في الإمبراطورية النمساوية. كما خسرت المجر وبلجيكا 30،000 شخص،
ولقى 20000 شخص في هولندا حتفهم. في عام 1867، خسرت إيطاليا 113،000 شخص.
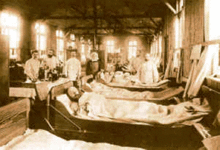
تفشي وباء الكوليرا في هامبورغ بألمانيا عام 1892، في جناح مستشفى

تفشي وباء كوليرا في مدينة هامبورج عام 1892، فريق التطهير
1866 - تفشي في أمريكا الشمالية. والذي قتل حوالي 50،000 اميركي. وفي لندن، حصد وباء محلي في النهاية الشرقية 5،596 حياة في الوقت الذي كانت لندن على وشك الانتهاء من مياه الصرف الصحي الرئيسية وأنظمة معالجة المياه، ولكنها لم تكن قد اكتملت تماما في النهاية الشرقية. قام وليام فار، باستخدام أعمال "جون سنو وآخرون" والتي أقرت أن تلوث مياه الشرب هو المصدر المحتمل للمرض، قام بالتعرف بسرعة نسبية على شركة مياه شرق لندن بأنها مصدر المياه الملوثة. حيث حالت الإجراءات السريعة دون المزيد من الوفيات. كما حدث تفشي طفيفة في ستاليفيرا في جنوب ويلز. حيث نجم عن أعمال المياه المحلية باستخدام مياه القناة الملوثة، وقد عانى العمال وعائلاتهم بشكل أساسي، وتوفى 119 شخصا. وفي نفس العام قتل أكثر من 21،000 شخصا في أمستردام، هولندا.
1896-1881 - وباء الكوليرا الخامس، وفقا لصحيفة وول دكتور A.J، فقد حصد وباء 1883-1887 حوالي 250،000 حياة في أوروبا وما لا يقل عن 50،000 في الأمريكتين. كما حصدت الكوليرا حياة 267.890 شخص في روسيا (1892)؛ و120،000 شخص في إسبانيا؛ و90،000 في اليابان و60،000 في بلاد فارس. كما أودى بحياة أكثر من 58.000 شخص في مصر. وقد قتل تفشي عام 1892 في هامبورغ، ألمانيا 8،600 شخص. وعلى الرغم من تحميلها مسؤولية خبث هذا الوباء، فلم تتغير حكومة المدينة إلى حد كبير. ويعد هذا الوباء آخر تفشي خطير في أوروبا.
1923-1899 - وباء الكوليرا السادس لم يكن له أثر يذكر في أوروبا، بسبب التقدم في مجال الصحة العامة، ولكن كبرى المدن الروسية (أكثر من 500،000 شخص ماتوا من الكوليرا خلال الربع الأول من القرن العشرين) وقد تضررت الدولة العثمانية بشكل خاص من وفيات الكوليرا. في 1902-1904 حصد وباء الكوليرا حياة 200،000 يعيش في الفلبين. وتم تسجيل 27 وباء خلال الحج فيمكة المكرمة في الفترة من القرن التاسع عشر إلى عام 1930، وقد توفي أكثر من 20،000 من الحجاج نتيجة اصابتهم بالكوليرا خلال الحج 1907-08. وقد قتل الوباءالسادس أكثر من 800،000 فيالهند. كما حدث التفشي الأخير في الولايات المتحدة في 1910-1911 عندما جلبت باخرة "مولتك" أشخاص مصابين إلى مدينة نيويورك. حيث عزلت السلطات الصحية اليقظة المصابين على جزيرة سوينبرن. وقد لقي أحد عشر شخصا مصرعهم، بما في ذلك عامل الرعاية الصحية في جزيرة سوينبرن.
1961-1970 - وباء الكوليرا السابع بدأ في اندونيسيا، وقد سمي الطور على اسم السلالة، ووصل إلى بنغلاديش في عام 1963،
والهند في عام 1964،
والاتحاد السوفياتي في عام 1966.
وانتقل من شمال أفريقيا لينتشر في إيطاليا بحلول عام 1973.
وفي أواخر السبعينيات، كانت هناك انتشارات ضئيلة في اليابان ومنطقة جنوب المحيط الهادئ. وكانت هناك أيضا تقارير عديدة عن تفشي وباء الكوليرا قرب باكو في عام 1972، ولكن تم قمع المعلومات حول هذا الموضوع في اتحاد الجمهوريات الاشتراكية السوفياتية.
يناير 1991 - سبتمبر 1994 - ظهر تفشي في أمريكا الجنوبية، على ما يبدو عندما بدأت سفينة تفريغها مياه الثقل. وبدأت في بيرو حيث كان هناك 1.04 مليون حالة مصابة وحوالي 10،000 حالة وفاة. وكان العامل المسبب هو O1، سلالة الطور، مع وجود فوارق صغيرة عن سلالة الوباء السابع. وفي عام 1992 ظهرت سلالة جديدة في آسيا، وهي غير O1، ضمة غير رصوصية (NAG) سميت ب O139 بنغال. حيث تم اكتشافها في تاميل نادو، بالهند وقد حلت محل سلالة الطور لفترة من الوقت في جنوب شرق آسيا قبل أن تنخفض معدلات الانتشار في عام 1995 إلى حوالي 10 ٪ من جميع الحالات. وهي تعتبر وسطية بين سلالة الطور والسلالة القديمة وقد تحدث في الزمرة المصلية الجديدة. وهناك أدلة على نشوء مقاومة واسعة الطيف لعقاقير مثل تريميثوبريم، سلفاميثوكسازولوالستربتومايسين.
التفشيات الحديثة والحالية
في عام 2000، تم اشعار حوالي 140،000 حالة من حالات الكوليرا رسميا إلى منظمة الصحة العالمية. وتمثل أفريقيا 87 ٪ من هذه الحالات.
يوليو - ديسمبر 2007 - نقص مياه الشرب النقية في العراق أدى إلى انتشار وباء كوليرا. واعتبارا من 2 ديسمبر 2007، أبلغت الأمم المتحدة عن 22 حالة وفاة و 4،569 حالة مؤكدة مختبريا.
أغسطس 2007، بدأ وباء الكوليرا في ولاية أوريسا، الهند. وقد أثر الانتشار على مناطق راياجادا، كورابوت وكالاهاندي حيث تم نقل أكثر من 2،000 شخص إلى المستشفيات.
أغسطس - أكتوبر 2008، اعتبارا من 29 أكتوبر 2008، تم تأكيد ما مجموعه 644 حالة مؤكدة مختبريا للكوليرا، بما في ذلك موت ثمانية أشخاص، في العراق.
مارس - أبريل 2008، تم نقل 2،490 شخص من 20 محافظة في جميع أنحاء فيتنام إلى المستشفى حيث اصيبوا باسهال حاد. منهم 377 مريض أثبتت الفحوص اصابتهم بالكوليرا.
نوفمبر 2008، أعلنت أطباء بلا حدود عن تفشى في مخيم للاجئين في جمهورية الكونغو الديمقراطية شرق العاصمة الإقليمية غوما. وقد أفيد علاج حوالي 45 حالة بين 7 و9 نوفمبر.
2008 Zimbabwean cholera outbreak WHO daily updates
29 March 2009 to 16 April 2009[52][53]
DateNew casesDeathsDateNew casesDeaths
29 March 2009 242 15 8 April 2009 130 3
30 March 2009 92 2 9 April 2009 137 0
31 March 2009 76 3 10 April 2009 81 2
1 April 2009 259 7 11 April 2009 84 6
2 April 2009 166 10 12 April 2009 73 1
3 April 2009 44 0 13 April 2009 78 1
4 April 2009 132 1 14 April 2009 363 30
5 April 2009 19 6 15 April 2009 115 9
6 April 2009 536 7 16 April 2009 314 10
7 April 2009 182 13
Total 1748 64 (CFR = 3.66%) Total 1375 62 (CFR=4.51%)
أغسطس 2008 - أبريل 2009: في تفشي وباء الكوليرا في زيمبابوي 2008، والذي لا يزال مستمرا، قدر عدد المصابين بالكوليرا أكثر من 96591 شخص، وبحلول 16 نيسان/إبريل 2009 تم الإبلاغ عن 4201 حالة وفاة. ووفقا لمنظمة الصحة العالمية، خلال الأسبوع الممتد من 22-28 مارس 2009، "انخفضت نسبة الإماتة الأولية(CFR)" من 4.2 ٪ إلى 3.7 ٪. وقد قدمت التحديثات اليومية خلال الفترة من 29 مارس 2009 إلى 7 أبريل 2009 قائمة ب 1748 حالة اصابة و 64 حالة وفاة، مما يعطي معدل إماتة الحالات الأسبوعية 3.66 ٪ (انظر الجدول أعلاه)؛ ولكن، للفترة من 8 أبريل - 16 أبريل قائمة ب 1375 حالة جديدة و 62 حالة وفاة (معدل إماتة الحالات: 4.5 ٪). وظلت نسبة الوفاة بين الحالات المذكورة أعلاه 4.7 ٪ بالنسبة لمعظم شهر يناير ومطلع فبراير 2009.
في يناير 2009 - أكدت مقاطعة مبومالانجا في جنوب أفريقيا أكثر من 381 حالة جديدة من حالات الكوليرا، ليصل بذلك إجمالي عدد الحالات المعالجة منذ نوفمبر 2008 إلى 2276. وقد لقى 19 شخصا حتفهم في الإقليم منذ التفشي.
التنوع الجيني الوبائي
تعدد أشكال امتداد الشظية المضخم (AFLP) الذي أخذ البصمات للوباء المعزول من ضمة الكوليرا قد كشف عن تباين في التركيبة الجينية. وقد تم تحديد مجموعتان: المجموعة الأولى والمجموعة الثانية. بالنسبة للجزء الأكبر تتألف المجموعة الأولى من سلالات من الستينيات والسبعينيات، في حين أن المجموعة الثانية تحتوي بشكل كبير على سلالات من الثمانينات والتعينيات، استنادا إلى تغيير في هيكل الاستنساخ. ويرى هذا التجمع من السلالات بأفضل صورة في سلالات القارة الأفريقية.
أشهر الضحايا
الرثاء الموجود في السيمفونية الأخيرة لتشايكوفسكي:
(c. 1840-1893) جعل الناس يعتقدوا أن لتشايكوفسكي كان لديه احساس بالموت. وقد لاحظ أحد المراقبين أنه بعد أسبوع من العرض الأول للسيمفونية السادسة مات تشايكوفسكي - 6 تشرين الثاني/نوفمبر 1893. وكان يشتبه أن سبب هذه الوعكة وألم المعدة أنه تعمد اصابة نفسه بوباء الكوليرا عن طريق مياه الشرب الملوثة. وقبل يوم واحد، في حين تناول الغداء مع موديست (شقيقه وكاتب السيرة الذاتية)، يقال انه قد دفق مياه الصنبور من إبريق إلى كوبه، وابتلع جرعات قليلة. وفي حين أن المياه لم تكن تغلي، فإن الكوليرا هاجت مرة أخرى في سان بطرسبورغ، وقد كانت هذه العلاقة معقولة تماما...".
من المشاهير الذين يعتقد أنهم قد لقوا حتفهم من الكوليرا هم:
إنيسا أرماند، عشيقة لينين ووالدة نجله "اندريه".
القاضي دانييل ستانتون بيكون، حمو جورج ارمسترونغ كستر
دانيال مورغان بون، مؤسس كانساس سيتي بولاية ميسوري، وهو ابن دانييل بون
جورج برادشو
نيكولا ليونارد سادي كارنو
شارل العاشر من فرنسا
خوان دي فيراميندي، الحاكم المكسيكي لولاية تكساس، حمو جيم باوي
هنري لويس فيفيان ديروسيو، الشاعر والمعلم الأوراسي البرتغالية. الذي أقام في الهند.
جون بليك ديلون
ألكسندر دوما الأب، الكاتب الفرنسي لرواية الفرسان الثلاثة والكونت دي مونتي كريستو، عانى أيضا من وباء الكوليرا في باريس 1832 وكان على وشك الموت، قبل أن يكتب هذه الروايات.
ماري أبيجال فيلمور، ابنة الرئيس الاميركي ميلارد فيلمور
جون فولدز الملحن البريطاني
إليوت فروست، ابن الشاعر الأميركي روبرت فروست
تيموثي فولر، ماساشوستس الكونغرس والد مارغريت فولر
وليم غودوين، والد ماري شيلي
الميجور جنرال ادوارد اليد، القائد العام للجيش القاري، وعضو الكونجرس
أندو هيروشيغه، فنان (أوكييو-إه) والطباعة الخشبية.
جورج فيلهلم فريدريش هيجل
إليزابيث جاكسون، والدة الرئيس الأمريكي أندرو جاكسون
روتكا لاسكير (البولندية آنا فرانك)
آدم ميكيفيتش
جيمس كلارنس مانجان
محمد علي ميرزا، شاه بلاد فارس
الدوق الكبير قسطنطين باولوبج من روسيا
جيمس بولك، الرئيس الحادي عشر للولايات المتحدة
هونينبو شوساكو، لاعب الجو الشهير.
صموئيل شارل ستو، ابن هارييت بيتشر ستو
بيتر إليتش تشايكوفسكي، مؤلف كسارة البندق وافتتاحية 1812، رغم أن بعض المؤرخين يقولون انه تعمد إصابة نفسه.
كارل فون كلاوزفيتز
آوغوست فون جنيسينو
ويليام جنكينز وورث
خوسيه دي يوريا، العالم المكسيكي، المشارك في ثورة ولاية تكساس والحرب المكسيكية الأمريكية
بيدرو الخامس، ملك البرتغال
البحث العلمي
قام عالم البكتيريا الروسي المولد فالديمار هافكاين بتطوير أول لقاح للكوليرا حوالي عام 1900. وقد تم فصل الجرثوم قبل ثلاثين عاما (1855) من قبل عالم التشريح الإيطالي فيليبو باتشيني، ولكن لم تكن طبيعته ونتائجه معروفة على نطاق واسع في جميع أنحاء العالم. كما كانت مساهمة الطبيب ورائد علم الطب جون سنو (1813-1858) واحدة من أكبر المساهمات في مكافحة الكوليرا، الذي وجدوا علاقة بين الكوليرا ومياه الشرب الملوثة في عام 1854. حيث اقترح الدكتور سنو الأصل الميكروبي لوباء الكوليرا في عام 1849 واقترح نقده الرئيسي في 1855 نموذجا كاملا وصحيحا إلى حد كبير بالنسبة للعوامل المسببة للمرض. وقد قدم دراستان في مجال الأوبئة حيث كان قادرا على أن يثبت أن تلويث الإنسان لمياه الصرف الصحي هو أكثر احتمالات نقل المرض في اثنين من الأوبئة الرئيسية في لندن في عام 1854. ولم يتم قبول نموذجه على الفور، بل كان ينظر إليه على أنه مقبول بالنسبة للميكروبيولوجيا الطبية المتطورة على مدى السنوات الثلاثين التالية. وقد تمت استثمارات ضخمة في إمدادات المياه النظيفة، وكذلك البنية التحتية لمعالجة فصل مياه الصرف الصحي بين منتصف الثمانينات والتسعينات والذي قضى على خطر وباء الكوليرا في المدن المتقدمة الرئيسية في العالم. وبعد 30 عاما، حدد روبرت كوخ، ضمة الكوليرا تحت المجهر بأنها العصية المسببة للمرض في عام 1885. قد كانت الكوليرا مختبرا لدراسة تطور الفوعة. وقد تم تقسيم إقليم البنغال في الهند البريطانية إلى ولاية البنغال الغربية وباكستان الشرقية في عام 1947. فقبل التقسيم، كان بكلا المنطقتين مسببات كوليرا بخصائص مماثلة. وبعد عام 1947، أحرزت الهند المزيد من التقدم في مجال الصحة العامة أكثر منها في باكستان الشرقية (بنغلاديش حاليا). ونتيجة لذلك، فسلالات المسبب التي نجحت في الهند، كان لديها حافز أكبر في طول العمر للمضيف وكانت أقل ضراوة من تلك السلالات السائدة في بنغلاديش، والتي اعتمدت بشكل غير حساس على موارد من سكان البلد المضيف، وبالتالي أسفر عن مقتل العديد من الضحايا سريعا.
وفي الآونة الأخيرة، في عام 2002 قام "ألام وآخرون" بدراسة عينات براز من المرضى في المركز الدولي لأمراض الإسهال (ICDDR) في دكا عاصمة بنغلاديش. وقد وجد الباحثون من مختلف التجارب التي قاموا بها، وجود علاقة بين مرور ضمة الكوليرا عن طريق الجهاز الهضمي للإنسان وازدياد حالة العدوى. وعلاوة على ذلك، وجد الباحثون ان الجرثوم يخلق حالة مفرطة من العدوى حيث الجينات التي تتحكم في التخليق الحيوي للأحماض الأمينية، نظم امتصاص الحديد، وتشكيل مختزلة النترات المحيطة بالحبلة، كل هذا يتم حثه قبل التغوط. وتسمح هذه الخصائص المستحثة لضمات الكوليرا بالبقاء في براز ماء الأرز، وبيئة محدودة من الاوكسجين والحديد، ومرضى يعانون من مرض كوليرا.
تقرير تاريخي خاطئ
هناك بخرافة تنص على أن 90،000 شخص قتلوا في شيكاغو من الكوليرا وحمى التيفوئيد في عام 1885، ولكن هذه القصة ليس لها أساس واقعي. في عام 1885، كانت هناك عواصف ممطرة غزيرة التي قامت بدفع نهر شيكاغو والملوثات المصاحبة إلى بحيرة ميشيغان بعيدا بما فيه الكفاية مما لوث إمدادات مياه المدينة. ومع ذلك، بسبب وباء كوليرا لم يكن موجودا في المدينة، لم تكن هناك وباء كوليرا الوفيات ذات الصلة، على الرغم من أن الحادث تسبب في المدينة لتصبح أكثر جدية في معالجة مياه الصرف الصحي.
الكوليرا الصيفية
تم استخدام مصطلح الكوليرا الصيفية في القرن التاسع عشر وأوائل القرن العشرين لوصف كل من الكوليرا غير الولائية وغيرها من الأمراض المعدية المعوية (الوبائية في بعض الأحيان) التي تشبه الكوليرا. وهذ المصطلح ليس قيد الاستخدام حاليا، ولكنه وجد في العديد من المراجع القديمة. وحاليا تعرف الأمراض الأخرى إجمالا باسم التهاب المعدة والمعى.
معلومات تاريخية أخرى
في الماضي، علق المسافرون بالسفن علم أصفر يدل على الحجر الصحي في حالة إذا عانى واحد أو أكثر من أعضاء الطاقم من مرض كوليرا. حيث لم يسمح لهذه الزوارق بالنزول في أي ميناء لفترة طويلة، عادة من 30 إلى 40 يوما. . أما في اعلام البحرية الدولية الحديثة فعلم الحجر الصحي هو الأصفر والأسود.
ليست هناك تعليقات:
إرسال تعليق